فهرست محتوا:
سرطان پروستات
سرطان پروستات نوعی بیماری است که در آن سلولهای بدخیم از بافتهای پروستات نشات میگیرند و به طور نامنظم و فزایندهای تکثیر و منجر به افزایش حجم در هر یک از اجزای سلولی غده پروستات میشوند.
سرطان پروستات دومین سرطان شایع بعد از سرطان ریه در میان مردان است. اطلاعات آماری و علایم بالینی میزان مرگ و میر ناشی از سرطان پروستات، حاکی از سه طیف گسترده روند رشد این بیماری است. سرطان پروستات میتواند دارای رشد آهسته بوده و زمانی طولانی تا بروز علایم بالینی آن داشته باشد. در مواردی دیگر تومور به سرعت رشد کرده و تهاجم تومور به بافتهای دیگر امکانپذیر میشود. در چنین مواردی مدت فاصله زمانی بین شروع بیماری و گسترش دامنه آن بسیار کوتاه است. مابین این دو طیف رشد، تومورهایی وجود دارند که سرعت روند رشد آنها متوسط شناخته میشود.

سرطان پروستات با نشانههای مرتبط با دفع ادرار و یا درد شکم ظاهر میشود. این نشانهها با علایم بیماریهای رایجی مانند عفونت و هیتروفی (بزرگی) خوش خیم پروستات (Benign Prostatic Hyperplasia) مشترک است.
علایم هشدار دهنده سرطان پروستات عبارتند از:
ادرار کردن پی در پی یا سخت (تکرر ادرار)
جاری شدن ضعیف ادرار (شدت پایین در هنگام دفع ادرار)
عدم توانایی در ادرار
بی اختیاری ادراری
جریان منقطع و ضعیف ادرار
وجود خون در ادرار (هماچوری)
خروج منی همراه با درد
درد مداوم قسمت پائین کمر
سوزش
ناتوانی جنسی

علل سرطان زایی پروستات
علت ابتلا به سرطان پروستات هنوز ناشناخته است؛ اما تحقیقات آماری و بالینی، روند بدخیمی بیماری سرطان پروستات را به این عوامل ارتباط میدهد:
۱. سن
سرطان پروستات اغلب در افراد سالمند دیده میشود و افراد زیر ۵۰ سال به ندرت به آن مبتلا میشوند. مردان بالای ۶۰ سال بیشتر در معرض خطر ابتلا به سرطان پروستات هستند و باید بیشتر مراقب علایم هشدار دهنده این بیماری باشند.
۲. عوامل ژنتیکی
سابقه ارثی سرطان پروستات عامل مهمی در ابتلا به این سرطان است. وجود سابقه سرطان پروستات بین اعضای نزدیک خانواده از جمله پدر و برادر احتمال ابتلا به این سرطان را افزایش میدهد.
۳. عوامل هورمونی
هورمونهای استروئیدی (تستوسترون و آندروژنها) برای رشد، حفظ و عمل طبیعی آن در مردان بالغ نقش مهمی را ایفا میکنند. افزایش میزان ترشح هورمون تستوسترون در خون اغلب موجب تسریع روند بدخیمی سرطان پروستات میشود.
۴. تغذیه
رژیم غذایی دارای اثرات بالقوهای در پیشگیری و یا ایجاد سرطان پروستات دارد؛ مطالعات و تحقیقات علمی ثابت کردهاند که، سبزیجات حاوی مقادیر قابل توجهی ویتامین C و E، به خصوص گوجه فرنگی، عاملی محافظتی در مقابل سرطان پروستات هستند؛ در حالی که استفاده از مقادیر زیاد چربی حیوانی عامل مستعد کننده و موثر در ایجاد سرطان پروستات است.
۵. مواد شیمیایی
تماس با مواد شیمیایی سرطانزا در محیط مانند کادمیم، که در تهیه برخی آلیاژها و باتری کاربرد دارد، عامل مستعد کننده و موثر در ایجاد سرطان پروستات است.
۶. بیماریهای مقاربتی
وجود بیماریهای مقاربتی احتمال ابتلا به سرطان پروستات را افزایش میدهد.

الگوهای غربالگر سرطان پروستات
۱. معاینه غده پروستات از طریق معاینه مقعد (Digital rectal examination) از الگوهای غربالگر سرطان پروستات است. در این روش پزشک از داخل مقعد بیمار، غده پروستات را معاینه میکند. وجود سطح خشن و نامنظم بافت از علایم هشدار دهنده سرطان پروستات محسوب میشود.
۲. تومورهای سرطانی آنتی ژنهای مشخصی را تولید میکنند که ممکن است از طریق آزمایش خون کشف شوند. آنتی ژنی که بهطور کامل توسط غده پروستات تولید میشود، آنتی ژن اختصاصی پروستات (Prostate Specific Antigen ,PSA) است. تشخیص سریع سرطان پروستات با اندازه گیری آنتیژن اختصاصی پروستات از آزمایشهای غربالگر این بیماری است. در بیمارانی که مبتلا به سرطان پروستات هستند، مقدار این آنتیژن در سطح بالاتری است.
البته تنها سطح PSA در آزمایش خون فرد نمایانگر ابتلا به سرطان پروستات نیست. در برخی از موارد عفونت و یا ”بزرگی خوش خیم“ حجم غده پروستات میتواند سبب افزایش میزان PSA در خون شود. از این رو، ترکیب معاینه مقعد همزمان با آزمایش تعیین سطح PSA از طریق خون روش دقیقتری برای تشخیص سرطان پروستات است و پزشکان برای اطمینان بیشتر، در مراحل بعدی آزمایشات دیگری مانند MRI، سونوگرافی (Ultra Sound) وCT Scan نمونه برداری از غده (Biopsy) نیز انجام میگیرد.
تشخیص به موقع بیماری، دست کم ۵ سال بیشتر به زندگی مبتلایان به سرطان پروستات اضافه میکند. توصیه میشود مردان در سنین بالای ۴۰ سال سالیانه مورد معاینه غده پروستات از طریق معاینه مقعد قرار گیرند و در سنین بالای ۵۰ سال، هر سال آزمایش آنتیژن (psa) مخصوص پروستات را انجام دهند.

درمان سرطان پروستات
با در نظر گرفتن شرایط بیمار ممکن است یک یا ترکیبی از این الگوها توسط پزشک استفاده شود:
۱. تحت نظر گرفتن بیماری
در این روش بیمار به طور دقیق تحت نظر پزشک قرار میگیرد، بدون اینکه الگوی درمانی بر روی او اعمال شود. این روش برای بیمارانی تجویز میشود که جراحی برایشان مفید نیست و یا رشد غده سرطانی پروستات آنها بسیار کند و آهسته است و در درازمدت تاثیر خاصی بر سلامتی او نخواهد گذاشت.
۲. جراحی
برداشتن کامل غده پروستات (پروستکتومی Prostatectomy).
۳.کرایوتراپی (Cryotherapy)
استفاده درمانی از سرمای شدید. در این روش سوند (probe) سونوگرافی به داخل مقعد انداخته میشود تا پزشک تصویر محل مورد نظر را بر روی صفحه ببیند. در این روش پزشک با انداختن سوند درون غده پروستات از طریق شکاف کوچکی بین مقعد و کیسه حاوی بیضهها نیتروژن مایع را به غده پروستات هدایت میکند. نیتروژن مایع در داخل بافت منجر به انجماد بافت و نابودی سلولهای سرطانی بافت غده پروستات میشود. کرایوتراپی روشی موثر برای درمان مقاطع کوچک ابتلا به سرطان است. احتمال آسیب دیدگی مثانه و التهاب دستگاه تناسلی از عوارض جانبی این روش محسوب میشود.
۴. شیمی درمانی
استفاده از داروهای شیمیایی منجر به نابودی سلولهای سرطانی میشود. عوارض جانبی شیمی درمانی عبارتند از: ریزش موی سر و ابرو، کاهش گلبولهای سفید خون، ضعف سیستم ایمنی و دفاعی بدن، عفونت، احساس درد، خشکی دهان و پوکی استخوان.

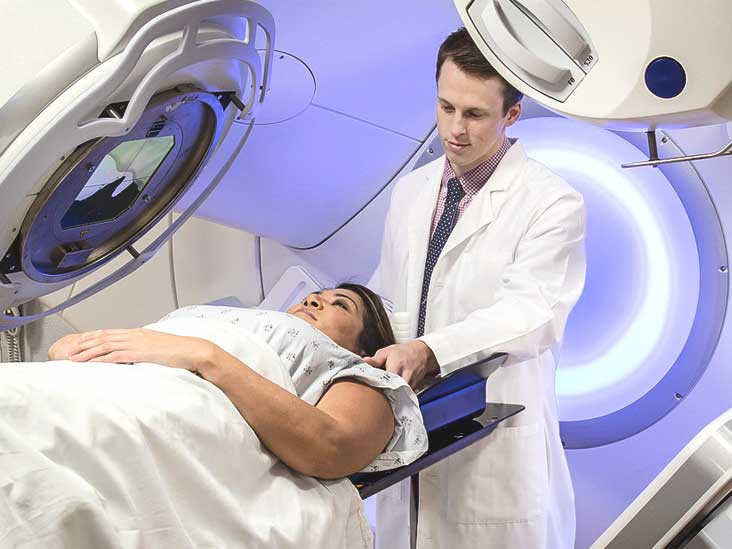
۵. رادیوتراپی
از آنجا که تومور ممکن است بافتهای اطراف غده پروستات را نیز آلوده کرده باشد، انجام جراحی و برداشتن غده پروستات کافی نیست؛ در چنین وضعیتی الگوهای درمانی وسیعتر، مانند رادیوتراپی انجام میشود. هدف از رادیوتراپی کنترل سرعت رشد سلولهای سرطانی است. تابش اشعه به محل تومور ممکن است به صورت خارجی یا داخلی باشد.
رادیوتراپی خارجی
در این روش بیمار در معرض تشعشع قرار میگیرد. اشعه از چند زاویه مختلف از خارج از بدن به تومور هدایت میشود. این روش کاملا بدون درد بوده و به مدت ۷ الی ۸ هفته ادامه پیدا میکند. ولی بیمار معمولا از عوارض جانبی مانند تحریک پذیری مقعد، اسهال و خستگی مفرط ناشی از تابش پرتو بهطور معمول رنج میبرد. اثرات اشعه ممکن است واکنشهای پوستی به صورت التهاب، خارش، سوزش، ترشح یا پوسته پوسته شدن پوست را نیز به دنبال داشته باشد. تهوع، استفراغ، بیاشتهایی و آسیبهای عروقی و تنفسی میتواند از دیگر عوارض جانبی رادیوتراپی باشد. همچنین رادیوتراپی ممکن است باعث سرکوب سیستم خونساز بدن و کاهش گلبولهای سفید و ضعف سیستم ایمنی بدن شده و در نهایت منجر به بروز عفونت شود.
رادیو تراپی داخلی یا براکی تراپی (Brachy therapy)
براکی تراپی برای رساندن مستقیم مقدار زیادی اشعه به ضایعه بدخیم است. در این روش، در اتاق عمل با استفاده از سرنگهای نازک مواد یونیزه در بدن بیمار کاشت میشود.
۶. هورمون درمانی
از آنجا که هورمون تستوسترون سرعت رشد سلولهای سرطانی در پروستات را افزایش میدهد، هدف از هورمون درمانی کاهش هورمون جنسی در بدن است. این روش با به کارگیری داروهای ضد تستوسترون انجام گرفته و شامل تجویز هورمون استروژن به عنوان قرص است، که تاثیر ضد تستوسترون دارد. عوارض جانبی استفاده از قرصهای حاوی استروژن شامل درد در پستان و رشد پستان است که با قطع مصرف قرصها از بین میرود.
جلوگیری از مرگ و میر ناشی از سرطان پروستات با تشخیص زودرس امکانپذیر است. اکنون با اطلاعات و روشهای جدید الگوهای درمانی، برای درصد بالایی از بیماران مبتلا به سرطان پروستات، امکان بهبودی کامل فراهم شده است.